7 Min. Lesezeit
Ohne Pflegeinformatik keine erfolgreiche Digitalisierung
nursIT Redaktion
12. Mai 2026 23:48:42 MESZ

Warum die Pflegeinformatik in Deutschland nicht länger ein Nischenthema bleiben darf – und was das für die Zukunft der Pflege bedeutet.
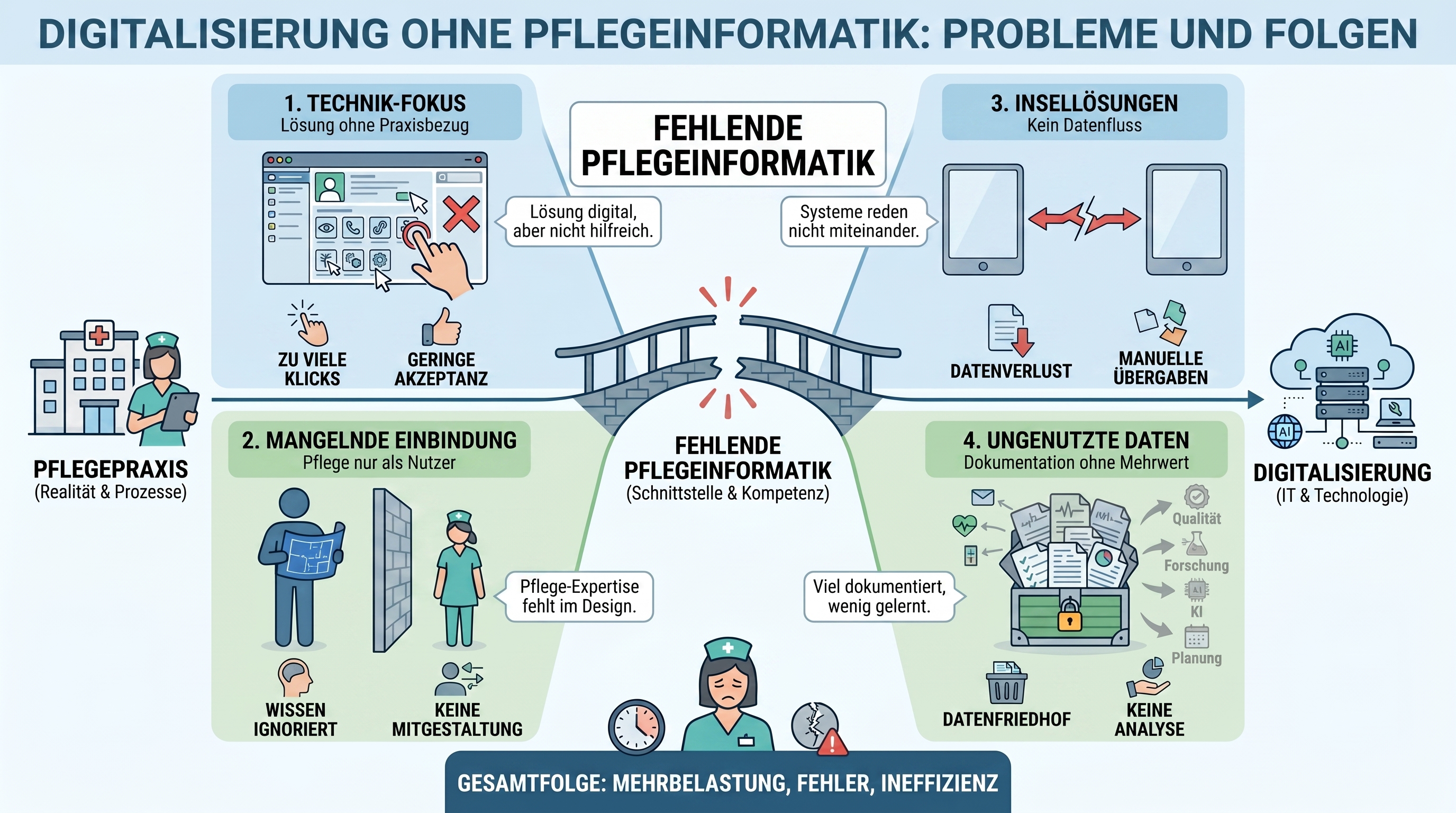
Die Pflegeinformatik ist in Deutschland nach wie vor nur selten strukturell verankert. Gleichzeitig gewinnen digitale Anwendungen in der Pflege rasant an Bedeutung – von der elektronischen Patientenakte über KI-gestützte Dokumentation bis hin zu interoperablen Plattformen und sektorenübergreifenden Versorgungsprozessen.
Dabei wird zunehmend deutlich: Es fehlt an qualifiziertem Fachpersonal, das Pflegepraxis, IT und Organisation miteinander verbindet. Dieses Defizit entwickelt sich immer stärker zu einem strukturellen Hemmnis für die Umsetzung politischer, technologischer und organisatorischer Vorhaben im Gesundheitswesen.
Die Folgen sind im Pflegealltag längst spürbar: Digitale Lösungen werden häufig technisch eingeführt, aber nicht ausreichend pflegefachlich gestaltet. Systeme passen dann nur bedingt zu realen Arbeitsabläufen, Dokumentation bleibt aufwendig oder doppelt, Schnittstellen fehlen, Pflegedaten werden kaum weitergenutzt und KI-Anwendungen können nicht verlässlich bewertet werden. So entsteht eine Lücke zwischen digitaler Strategie und praktischer Versorgung – mit dem Risiko, dass Digitalisierung mehr Belastung erzeugt, statt Pflegekräfte zu entlasten und Versorgungsqualität zu verbessern.
Wie wichtig ist Pflegeinformatik heute – und welche Rolle muss sie künftig spielen?
Genau darum ging es in der DMEA-Expertenrunde „Die Pflegeinformatik in Deutschland – Bedeutungslos oder wichtiger denn je?“, organisiert vom Bundesverband Gesundheits-IT – bvitg e. V. und moderiert von Heiko Mania, Geschäftsführer der nursIT Institute GmbH und Mitglied im Vorstand des bvitg.
Pflegeinformatik ist mehr als „IT für die Pflege“
Pflegeinformatik meint nicht, dass Pflegekräfte nebenbei Drucker einrichten, Passwörter zurücksetzen oder Softwaretickets schreiben. Sie beschreibt eine professionelle Schnittstelle zwischen Pflegepraxis, Pflegewissenschaft, Informatik, Informationsverarbeitung und Organisationsentwicklung.
Heiko Mania rahmte die Diskussion aus einer doppelten Perspektive: aus der Pflegepraxis und aus der Gesundheits-IT. Als gelernter Krankenpfleger, der seit vielen Jahren an der Schnittstelle von Pflege und Digitalisierung arbeitet, beschrieb er eine Lücke, die Deutschland seit Langem begleitet: Während die Pflege immer stärker digital transformiert werden soll, fehlen vielerorts die Menschen und Strukturen, die diese Transformation pflegefachlich gestalten können.
In Deutschland gebe es weder in der Pflegeausbildung noch in den Einrichtungen ausreichend etablierte Strukturen für Pflegeinformatik. Und das ausgerechnet in einer Zeit, in der Pflege digitaler, datenbasierter und zunehmend KI-gestützt werden soll.
Das ist der Widerspruch, um den sich die gesamte Diskussion drehte: Die Pflege soll digital transformiert werden, aber die dafür notwendige Profession ist vielerorts noch gar nicht systematisch aufgebaut.
Technik allein digitalisiert keine Pflege
Digitalisierung entsteht nicht dadurch, dass Systeme angeschafft, Schnittstellen bestellt und Anwendungen freigeschaltet werden. Sie entsteht erst, wenn Menschen in den Einrichtungen verstehen, welche Prozesse verändert werden, welche Daten relevant sind, welche Berufsgruppen betroffen sind und welche Wirkung eine digitale Lösung im Alltag tatsächlich hat.
Katrin Staffler, MdB, Bevollmächtigte der Bundesregierung für Pflege, hatte eine klare Botschaft: Pflegeinformatik darf nicht einfach in allgemeiner Gesundheits- oder Medizininformatik aufgehen. Pflege ist nicht Medizin. Pflege hat eigene Prozesse, eigene Daten, eigene Versorgungslogiken und eigene Anforderungen.
Wer Digitalisierung in der Pflege ernst meint, muss Pflegeinformatik deshalb als eigenständige Profession anerkennen.
Die Pflege ist eine zentrale Nutzergruppe der digitalen Gesundheitsinfrastruktur
Wie groß diese Aufgabe ist, zeigte Dr. Anika Heimann-Steinert, Produktmanagerin bei der gematik. Aus Sicht der gematik ist die Pflege nicht irgendeine nachgelagerte Nutzergruppe, sondern einer der zentralen Akteure der digitalen Gesundheitsinfrastruktur.
Allein zahlenmäßig ist das offensichtlich: über 30.000 ambulante und stationäre Pflegeeinrichtungen sowie rund 1.800 Kliniken und Krankenhäuser stehen im Kontext digitaler Infrastruktur vor neuen Anforderungen.
Aber die Bedeutung der Pflege ist nicht nur quantitativ. Pflege steht in der Versorgung häufig genau dort, wo Informationen zusammenlaufen müssten: zwischen Krankenhaus, Arztpraxis, Apotheke, Pflegeeinrichtung, Angehörigen und Patientinnen und Patienten.
Gerade deshalb ist die Anbindung der Pflege an die Telematikinfrastruktur so relevant. Heimann-Steinert beschrieb, dass sich viele Pflegeeinrichtungen inzwischen auf den Weg gemacht haben. Rund 84 Prozent der Pflegeeinrichtungen hätten erste Schritte in Richtung TI unternommen, etwa 60 Prozent seien bereits im Verzeichnisdienst auffindbar, rund 40 Prozent verfügten über eine KIM-Adresse.
Diese Zahlen zeigen Fortschritt. Sie zeigen aber auch: Zwischen formaler Anbindung und tatsächlicher Nutzung bleibt noch ein Abstand. Zugangskarten, Verzeichnisdiensteinträge und KIM-Adressen sind wichtige Schritte. Aber sie ersetzen keine fachliche Integration in den Pflegeprozess.
Auch hier zeigt sich: Infrastruktur ist notwendig, aber nicht hinreichend. Ohne pflegeinformatische Kompetenz bleibt Digitalisierung schnell technisch korrekt, aber praktisch unvollständig.
Die CNIO als Modell: Pflege braucht eine digitale Stimme mit Verantwortung
Besonders konkret wurde die Diskussion bei Katharina Steinhauer, Chief Nursing Information Officer an der Universitätsmedizin Frankfurt. Ihre Rolle steht für ein Modell, das in Deutschland noch selten ist: eine explizite pflegefachliche Verantwortung für digitale Strukturen, Daten, Prozesse und Innovationen.
Steinhauer machte deutlich: Pflegeinformatik darf nicht nur aus der Logik des Krankenhausinformationssystems gedacht werden. Pflege ist mehr als Dokumentation. Sie umfasst Beobachtung, Einschätzung, Beziehung, Koordination, Intervention, Evaluation und Verantwortung über Sektorengrenzen hinweg.
Ihre Aufgabe besteht deshalb nicht nur darin, digitale Systeme einzuführen. Es geht darum, Anforderungen aus der Pflege zu formulieren, Innovationen im realen Stationsalltag zu testen und zwischen Pflege, IT, Management und Herstellern zu übersetzen.
Den oft gehörten Vorwurf, Pflege sei bei Digitalisierung „sperrig“, wies Steinhauer aus ihrer Alltagserfahrung zurück: Wenn eine Lösung „Hand und Fuß“ habe, werde sie auch angenommen. Skepsis entstehe dort, wo Digitalisierung zusätzliche Arbeit schafft, statt reale Entlastung zu bringen.
Das ist eine entscheidende Beobachtung. Pflegekräfte sind nicht digitalisierungsfeindlich. Sie sind praxiserfahren. Und gerade deshalb erkennen sie sehr schnell, ob ein digitales System hilft oder nur neue Klickwege produziert.
Dokumentation: nicht weniger wichtig, sondern endlich sinnvoller
Die wissenschaftliche Perspektive brachte Mareike Przysucha ein, wissenschaftliche Mitarbeiterin in der Forschungsgruppe „Informatik im Gesundheitswesen“ an der Hochschule Osnabrück. Sie rückte die Dokumentation in den Mittelpunkt – allerdings nicht als Pflichtübung, sondern als Informationsprozess.
Pflegeinformatik fragt nicht nur: Wie dokumentieren wir digital? Sie fragt: Wie entstehen aus pflegerischen Daten Informationen, aus Informationen Wissen und aus Wissen bessere Versorgung?
Das ist ein fundamentaler Unterschied.
Digitale Dokumentation darf nicht bedeuten, dass analoge Bürokratie einfach auf Bildschirme übertragen wird. Ihr Nutzen entsteht erst, wenn Informationen einmal erfasst, mehrfach genutzt und pflegefachlich ausgewertet werden können. Wenn Doppel- und Dreifachdokumentation verschwinden. Wenn Pflegeplanung unterstützt wird. Wenn Risiken früher sichtbar werden. Wenn Daten nicht im System verschwinden, sondern in den Versorgungsprozess zurückfließen.
Przysucha nannte dafür ein anschauliches Beispiel: Sensorik, etwa eine intelligente Matratze, kann Belastungsmuster erkennen und Hinweise auf ein Dekubitusrisiko liefern. Wenn Pflege dadurch rechtzeitig handeln kann, wird aus einem digitalen Signal konkrete Prävention. Dann ist Digitalisierung nicht Selbstzweck, sondern bessere Pflege.
KI verschärft die Frage nach Kompetenz
Kaum ein Thema prägt die Gesundheits-IT derzeit so stark wie Künstliche Intelligenz. Auch in der Pflege sind die Erwartungen hoch: KI soll Dokumentation erleichtern, Texte strukturieren, Risiken erkennen, Pflegeplanung unterstützen und Routinetätigkeiten reduzieren.
Die Diskussionsrunde zeigte aber auch die andere Seite: KI erhöht den Kompetenzbedarf.
Wer KI in der Pflege einsetzt, muss verstehen, was solche Systeme tun, welche Daten sie nutzen, wo ihre Grenzen liegen und wie Ergebnisse verantwortungsvoll einzuordnen sind. Gerade im Kontext des EU AI Act wird deutlich: Einrichtungen brauchen Mitarbeitende, die KI nicht nur bedienen, sondern fachlich und organisatorisch verstehen können.
Damit wird Pflegeinformatik zu einer Voraussetzung für verantwortungsvolle KI in der Pflege. Ohne sie besteht die Gefahr, dass KI-Lösungen als Versprechen verkauft, aber nicht ausreichend geprüft, bewertet und in die Realität der Versorgung übersetzt werden.
Der Pflegeüberleitungsbogen zeigt das Grundproblem
Ein Beitrag aus dem Publikum brachte die Diskussion auf ein sehr konkretes Feld: den digitalen Pflegeüberleitungsbogen.
Die Frage war sinngemäß: Warum ist der digitale Arztbrief selbstverständlich, während der Pflegeüberleitungsbogen im Jahr 2026 noch immer nicht flächendeckend verfügbar ist?
Dr. Heimann-Steinert erinnerte daran, dass der PIO-Überleitungsbogen bereits spezifiziert wurde. Das Problem ist also nicht, dass es keine fachliche Grundlage gibt. Das Problem liegt in Priorisierung, Komplexität, Finanzierung und Verbindlichkeit.
Pflegeüberleitung ist anspruchsvoll, weil sie unterschiedliche Sektoren, Einrichtungen, Dokumentationslogiken und pflegerische Inhalte verbindet. Aber gerade deshalb ist sie so wichtig. Wenn Pflegeinformationen an Übergängen fehlen, entstehen Versorgungslücken. Und wenn pflegerische Daten digital nicht denselben Stellenwert bekommen wie medizinische Dokumente, bleibt Pflege strukturell unterrepräsentiert.
Hinzu kommt: Andere digitale Informationsobjekte wurden stärker priorisiert, auch dort, wo europäische Vorgaben wie der EHDS zusätzlichen Druck erzeugen. Für den Pflegeüberleitungsbogen bedeutet das: Obwohl die Spezifikation vorhanden ist, fehlt der verbindliche Umsetzungsschub.
Heimann-Steinert beschrieb es nüchtern: Ohne Verpflichtung werde vieles nur auf „as needed“-Basis umgesetzt. Und „as needed“ heiße in der Praxis häufig: Der Kunde zahlt.
Der Pflegeüberleitungsbogen ist damit mehr als ein Einzelfall. Er ist ein Symbol für die Frage, welchen Platz Pflege in der digitalen Gesundheitsinfrastruktur tatsächlich bekommt.
Ausbildung und Berufsbild: Ohne Struktur bleibt Pflegeinformatik Zufall
Ein besonders kritischer Punkt der Diskussion war die fehlende Ausbildungsstruktur. Mareike Przysucha machte deutlich, dass Deutschland zunächst ein gemeinsames Zielbild braucht: Was sollen Pflegeinformatikerinnen und Pflegeinformatiker können? Welche Rollen übernehmen sie? Wo arbeiten sie? Welche Kompetenzen brauchen sie?
Es brauche eine gemeinsame Vorstellung davon, „wo wollen wir eigentlich hin“, sagte Przysucha sinngemäß. Ohne ein solches Zielbild laufen einzelne Initiativen los, aber nicht zwangsläufig in dieselbe Richtung.
Derzeit gibt es zwar E-Health- und Gesundheitsinformatik-Angebote, aber kaum explizite, dauerhaft etablierte Studien- oder Weiterbildungspfade für Pflegeinformatik. Viele Initiativen waren projektabhängig. Endet die Förderung, endet oft auch das Angebot.
Das reicht nicht.
Pflegeinformatik braucht ein klares Berufsbild, verbindliche Kompetenzprofile, Studienangebote, Weiterbildungsmöglichkeiten und Karrierewege in Einrichtungen. Sonst bleibt sie abhängig von Einzelpersonen, Zufällen und lokalen Sonderwegen.
Genau hier liegt eine der größten Aufgaben für Politik, Hochschulen, Verbände und Einrichtungen.

Die eigentliche Frage: Können wir uns Pflegeinformatik nicht leisten?
Am Ende verdichtete Heiko Mania die Diskussion zu einer zentralen Aussage: Es gehe nicht mehr darum, ob sich das Gesundheitswesen Pflegeinformatik leisten könne. Die eigentliche Frage sei, ob es sich leisten könne, ohne Pflegeinformatik zu planen, zu dokumentieren und zu entscheiden.
Das ist der Kern.
Denn Digitalisierung ohne Pflegeinformatik bedeutet: Systeme werden eingeführt, ohne Pflegeprozesse ausreichend zu verstehen. Daten werden erhoben, ohne ihren pflegefachlichen Nutzen zu sichern. KI wird diskutiert, ohne Kompetenzstrukturen aufzubauen. Interoperabilität wird gefordert, ohne pflegerische Inhalte konsequent mitzudenken. Pflegekräfte werden beteiligt, aber nicht immer befähigt, digitale Transformation selbst mitzugestalten.
Pflegeinformatik ist deshalb kein Spezialthema für besonders technikaffine Pflegekräfte. Sie ist eine strategische Voraussetzung für moderne Versorgung.
Fazit: Pflegeinformatik gehört ins Zentrum der Digitalisierungsdebatte
Die Diskussion auf der DMEA machte deutlich: Die Pflegeinformatik steht in Deutschland nicht mehr am Rand der Digitalisierungsdebatte. Sie gehört in ihr Zentrum.
Die technischen Möglichkeiten sind da. Die politischen Digitalisierungsziele sind formuliert. Die Notwendigkeit ist offensichtlich. Was fehlt, ist die systematische Verankerung einer Profession, die Pflege, Technologie und Daten wirklich zusammendenkt.
Pflegeinformatik muss deshalb hinein in Ausbildung, Weiterbildung, Hochschulen, Einrichtungen, Förderprogramme, Produktentwicklung, Forschung und politische Strategien.
Nicht als Zusatzaufgabe. Nicht als Nebenrolle. Sondern als eigenständige Kompetenz für eine Pflege, die digitaler wird – und dabei besser werden muss.
Denn am Ende entscheidet sich der Erfolg der Digitalisierung nicht an der Frage, ob ein System technisch funktioniert. Sondern daran, ob es Versorgung verbessert, Pflege entlastet und Menschen nützt.
Genau hier liegt auch die Perspektive von nursIT. Seit der Gründung arbeiten wir an der Schnittstelle von Pflegepraxis, Gesundheits-IT und digitaler Prozessgestaltung. Unsere Lösungen entstehen nicht aus einer rein technischen Sicht auf das Krankenhaus, sondern aus dem Verständnis pflegerischer Realität: Wie wird auf Station gearbeitet? Welche Informationen werden wirklich gebraucht? Wo entstehen Medienbrüche? Welche Dokumentation hilft – und welche belastet nur?
Diese pflegefachliche Nähe ist eine unserer zentralen Stärken. nursIT verbindet pflegerisches Prozesswissen mit interoperabler Technologie, digitaler Dokumentation und der Erfahrung aus zahlreichen Projekten in Kliniken und Versorgungsstrukturen. Damit stehen wir genau an jener Schnittstelle, über die in der Expertenrunde gesprochen wurde: zwischen Pflege, IT, Organisation und Versorgungspraxis.
Die vollständige Diskussion ansehen
Unser Dank gilt allen Teilnehmerinnen und Teilnehmern der Expertenrunde für ihre fachlichen Impulse, ihre unterschiedlichen Perspektiven und die offene Diskussion. Ebenso danken wir dem Bundesverband Gesundheits-IT – bvitg e. V. für die Organisation der Session sowie der DMEA für den Rahmen, dieses wichtige Thema sichtbar zu machen.
Moderation
Heiko Mania
Mitglied im Vorstand bei Bundesverband Gesundheits-IT – bvitg e. V.
Speaker
Dr. Anika Heimann-Steinert
Produktmanagerin bei gematik GmbH
Mareike Przysucha
Wissenschaftliche Mitarbeiterin in der Forschungsgruppe „Informatik im Gesundheitswesen“ bei Hochschule Osnabrück
Katrin Staffler, MdB
Bevollmächtigte der Bundesregierung für Pflege bei der Geschäftsstelle der Bevollmächtigten der Bundesregierung für Pflege
Katharina Steinhauer
Chief Nursing Information Officer bei Universitätsmedizin Frankfurt / Stabsstelle Pflege-IT & Innovation